JATAC全国活動報告会、大阪で 立場が弱いATだから役割を明確に
2019.08.10
新素材テープの紹介・実演も
NPO法人ジャパン・アスレチック・トレーナーズ協会(JATAC)の第24回全国活動報告会が7月14日、15日、明治東洋医学院専門学校(大阪府吹田市)で開催された。
特別講演『アスレチックトレーナーに求められる人物像』は、日本サッカー協会強化委員やJリーグクラブでテクニカルディレクターなどを務めた上田滋夢氏(追手門学院大学社会学部教授)が登壇した。日本ではプロ・企業・学生(部活動)などのチームが混在しており、トレーナー契約(雇用形態)をはじめ、組織内での立場や業務範囲も一様ではなく、一部のプロチームを除いてはトラブル時の責任の所在も明確にされていないと説明。しかも、選手以外の「サポートスタッフ」の中でも、トレーナーは立場が弱く、悪い噂が流れただけで辞めさせられるケースも珍しくないとし、これら組織構造上に問題があることを念頭に置いて活動すべきと説いた。上田氏は、現状で考えられる対処として、タスクリストをチーム側に提示するほか、JATACで専用の職域項目を作り、アスレチックトレーナーの役割(業務範囲)を認知させる取り組みを提案した。
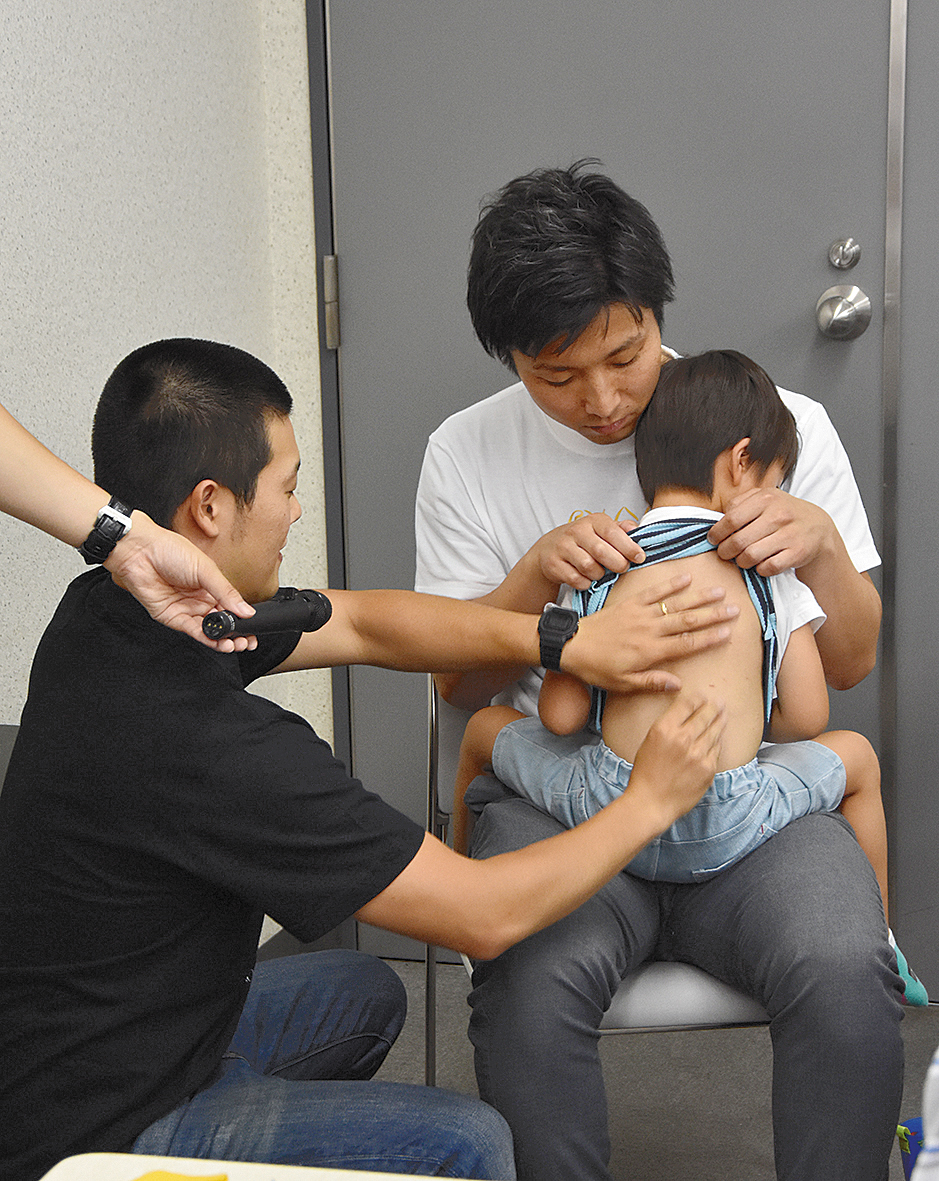
ワークショップ『バイオメカニカルテーピング』では、JATAC理事の牛島詳力氏(関西医療大学保健医療学部講師)が、製品としてのテーピングの約40年の進歩に触れ、近年開発された『ダイナミックテープ』を紹介。縦・横4方向への伸張性があり、牽引力の強さで抵抗が変化する特性も持ち併せているとし、貼付前後の同じ動作を比べると筋放電が減少するといった報告もあると述べた。「最初からテープに張力がかかっているので伸ばして張る必要は無い」といったポイントを挙げつつ、巻き方を実演した。
このほか、寺川拓氏(ひなた法律事務所)による公開講座『スポーツ現場に必要となる法律の知識』、『東京マラソン2019活動報告及びこぶしハーフマラソン活動報告』を含む一般発表9題が行われた。